Megacode 是急救模擬考。重點有三個:
- 有脈搏嗎?(要壓胸嗎?)
- 要電擊嗎?
- 去顫電擊:死人,無脈搏的 VT 和 VF
- 同步整流:活人,不穩定的心搏過速
- 不穩定 = 灌流不足
- 低血壓
- 意識變差
- 休克
- 缺血性胸痛
- 心衰竭
- 不穩定 = 灌流不足
- 給什麼藥?

EKG 判讀與處置
VF
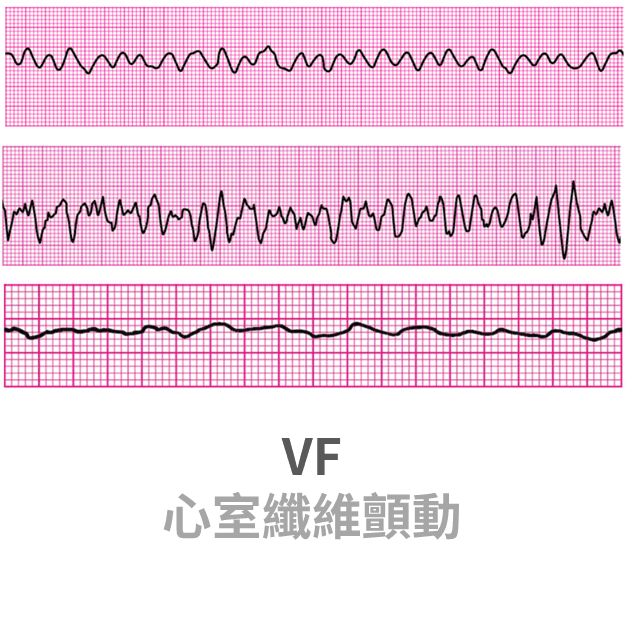
- VF 特徵:亂,心臟的垂死掙扎
- 脈搏:一定沒有
- 處置:去顫流程
- 雙向 200 J
- Epinephrine 1mg
- Amiodarone 300mg
- Lidocaine 1.5mg/kg
- VF 變得很微弱時,會滿像 asystole。如果難以判斷,就當作 VF 處置
VT (monomorphic)

- 單形 VT 特徵:大而快的 QRS 波、規則
- 無脈搏:去顫流程
- 脈搏快:
- 不穩定:同步整流(100 J),或 Amiodarone 150mg IVD
- 穩定:首選 Adenosine 6mg → 12mg
- β blocker 不能用(窄 QRS 才行)
- CCB 不能用(窄 QRS 才行)
VT (polymorphic)

- 多形 VT 特徵:大而快的 QRS 波、不規則
- 無脈搏:去顫流程
- 脈搏快:
- 不穩定:去顫(200 J)
- 穩定:
- 首選 Amiodarone 150mg
- 為什麼不用 Adenosine?
- 不規則
- Torsades 還可以給 MgSO4
SVT
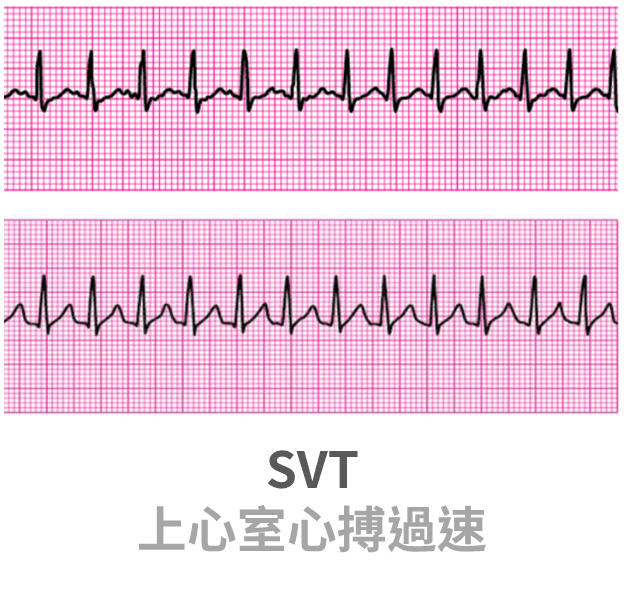
- SVT 特徵:P 波和 T 波融合,快而規則
- 無脈搏:PEA 流程(這時不叫 SVT,而是 PEA)
- 脈搏快:
- 不穩定:同步整流(100 J)
- 穩定:首選 Adenosine 6mg → 12mg
AF
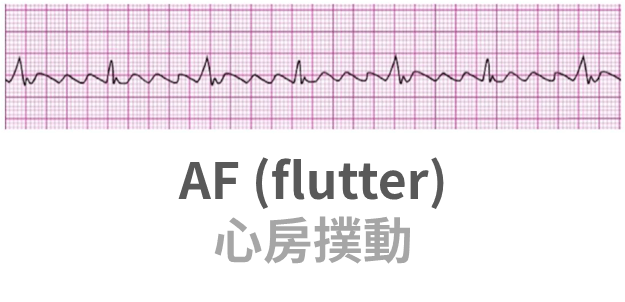
- AF 心房撲動特徵:鋸齒狀 P 波。可能規則或不規則。P 波往往比 QRS 多
- 無脈搏:PEA 流程(這時不叫 AF,而是 PEA)
- 脈搏快:
- 不穩定:同步整流
- 剛發生可整流(200 J)
- 發生太久怕打出血栓,先降速
- 穩定:首選 Adenosine 6mg → 12mg
- 不穩定:同步整流
Af
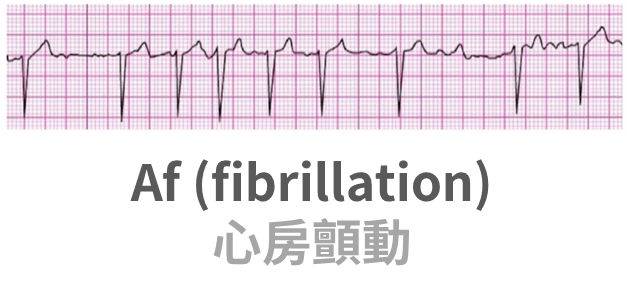
- Af 心房顫動特徵:找不到 P 波(心房無效收縮)
- 無脈搏:PEA 流程(這時不叫 Af,而是 PEA)
- 脈搏快:
- 不穩定:
- 剛發生時可以同步整流(200 J)
- 發生 48 小時就不整流了,會打出血栓
- 穩定:β blocker、CCB 降速
- 為什麼不用 Adenosine?因為不規則
- 為什麼不用 Amiodarone? 因為怕打出血栓
- 不穩定:
Sinus tachycardia
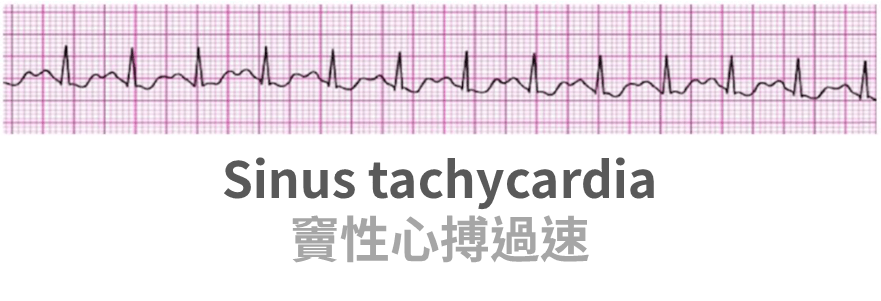
- Sinus tachycardia 特徵:規律的 P 之後跟著 QRS,且 PR < 0.2 秒
- 無脈搏:PEA 流程(這時不叫 sinus tachycardia,而是 PEA)
- 脈搏快:
- 不穩定:同步整流(100 J)
- 穩定:思考心臟之外的問題(甲狀腺亢進、發燒、脫水)
Sinus bradycardia
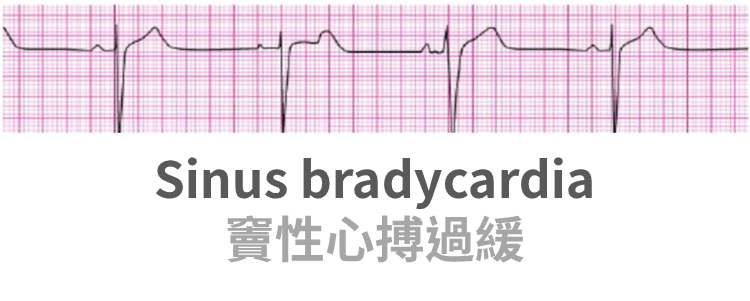
- Sinus bradycardia 特徵:規律的 P 之後跟著 QRS,且 PR < 0.2 秒
- 無脈搏:PEA 流程(這時不叫 sinus bradycardia,而是 PEA)
- 脈搏慢:
- 不穩定:
- Atropine(若為窄 QRS)
- TCP
- Epinephrine 2~10 μg/min
- Dopamine 5~20 μg/kg/min
- 穩定:觀察
- 不穩定:
3° AV block (各跳各的)

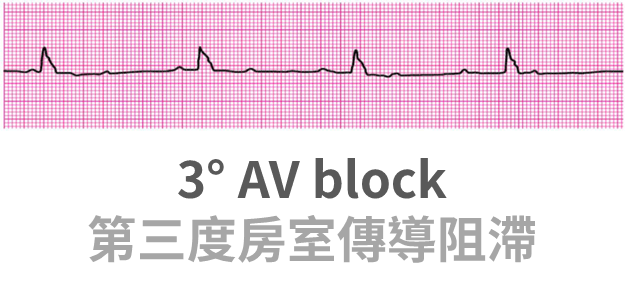
- 第三度(完全阻滯)特徵:
- P 和 QRS 之間找不到規律
- 心房管不到心室,彼此各跳各的
- 心房通常稍快,造成 P 比 QRS 多個
- 監視器心音節奏是規則的,因為 QRS 仍規律
- 無脈搏:PEA 流程(這時不叫 AV block,而是 PEA)
- 脈搏慢:
- 不穩定:
- TCP
- Epinephrine 2~10 μg/min
- Dopamine 5~20 μg/kg/min
- Atropine 效果不佳,不建議
- 穩定:觀察(不太會這樣考,因為是最嚴重的 AV block)
- 不穩定:
2°2 AV block (不告而別)
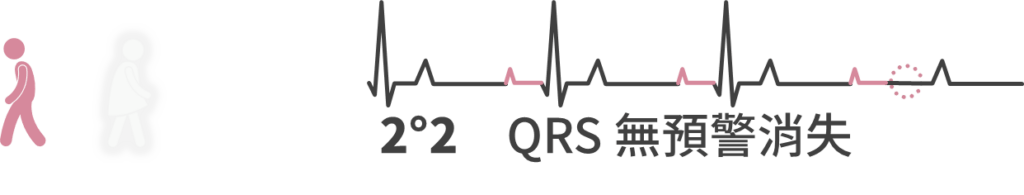
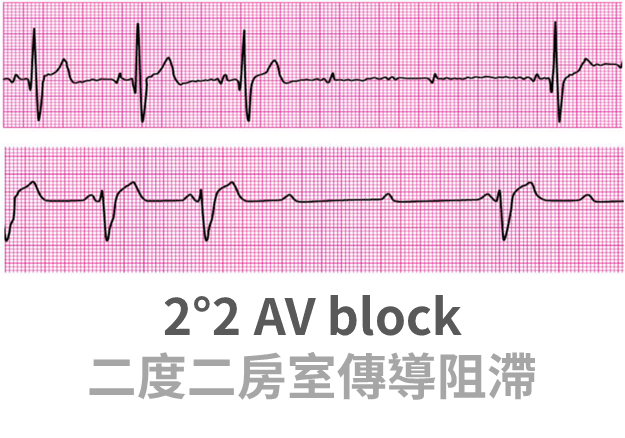
- 二度二特徵:
- 正常的都很正常,P 波之後都跟著 QRS
- 有幾個 QRS 隨機消失了
- 同義詞:Mobitz II,Hay
- 無脈搏:PEA 流程(這時不叫 AV block,而是 PEA)
- 脈搏慢:
- 不穩定:
- TCP
- Epinephrine 2~10 μg/min
- Dopamine 5~20 μg/kg/min
- Atropine 效果不佳,不建議
- 穩定:觀察
- 不穩定:
2°1 AV block (漸行漸遠)
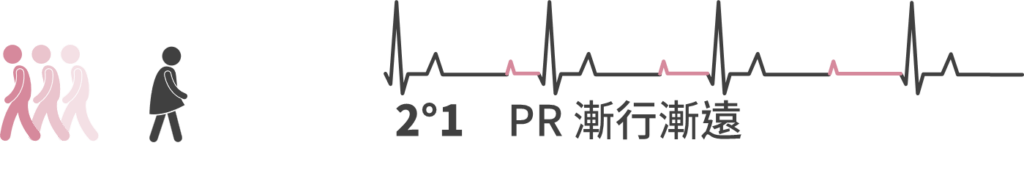
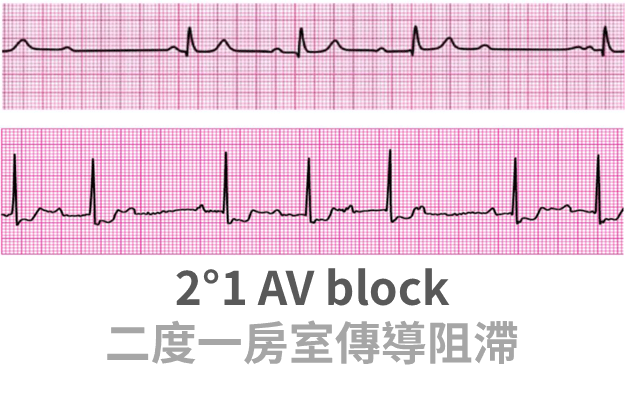
- 二度一特徵:P 後面 QRS 慢慢拉遠
- 同義詞:Mobitz I,Wenckebach
- 無脈搏:PEA 流程(這時不叫 AV block,而是 PEA)
- 脈搏慢:
- 不穩定:
- Atropine(若為窄 QRS)
- TCP
- Epinephrine 2~10 μg/min
- Dopamine 5~20 μg/kg/min
- 穩定:觀察
- 不穩定:
1° AV block

- 一度特徵:PR>0.2 秒(5 小格)
- 無脈搏:PEA 流程(這時不叫 AV block,而是 PEA)
- 脈搏慢:
- 不穩定:
- Atropine(若為窄 QRS)
- TCP
- Epinephrine 2~10 μg/min
- Dopamine 5~20 μg/kg/min
- 穩定:觀察
- 不穩定:
Megacode 考壓胸、電擊、急救藥
反射動作
- 出現 PEA/Asystole:立即 CPR
- 連續技
- 出現 pVT/VF:立即去顫
- 去顫後:立即 CPR 5 循環
- CPR 5 循環後:立即檢查脈搏和 EKG
- EKG 改變:立即檢查脈搏
壓胸
- 沒脈搏才要壓胸
- 壓胸佔急救時間的比例(CCF)最好在 80% 以上,別因給藥而中斷壓胸
- 腦缺氧 5 分鐘就會開始壞死
- 檢查頸動脈脈搏
- 考試開始時先檢查
- CPR 每 5 循環檢查一次
- EKG 有變化時再次檢查
- 未插管時
- 壓 30 下吹 2 口氣
- 2 分鐘內要做 5 次循環
- 有插管時
- 每分鐘壓 100-120 下
- 每 6 秒給一口氣
- 各做各的不用配合
電擊有兩種
- 死人(無脈搏):去顫
- 只能用在 pVT 和 VF,沒別的
- VF 一定無脈搏
- 雙向電擊器 200 J(120 – 200 J)
- 單向電擊器 360 J
- 活人(有脈搏),快且不穩定:同步整流

- 抓到 QRS 的 R 波頂點後,立即放電
- EKG 分四種:
- 規則 + 窄 QRS:
- PSVT 可從 100 J 開始
- AF(心房撲動):200 J
- 規則 + 寬 QRS(≧ 0.12 秒):100 J
- 如 monomorphic VT
- 不規則 + 窄 QRS:
- Af(心房顫動):200 J
- 留意發生太久的 Af(心房顫動)或 AF(心房撲動)不能貿然用 Amiodarone 或電擊,以免血栓跑向腦部
- 不規則 + 寬 QRS:200 J(這時用去顫操作,因為抓不太到 QRS)
- 如 Torsades,可以給 MgSO4
- polymorphic VT
- 規則 + 窄 QRS:

死人流程的急救藥
- 無脈搏(死人流程)的藥物都用快速注射
- 不可去顫

- 只能選 Epinephrine 1mg,再用 20ml N/S 沖
- 間隔 3-5 mins 給一次,無上限
- 讓血管收縮,增加冠狀動脈血流
- 可去顫
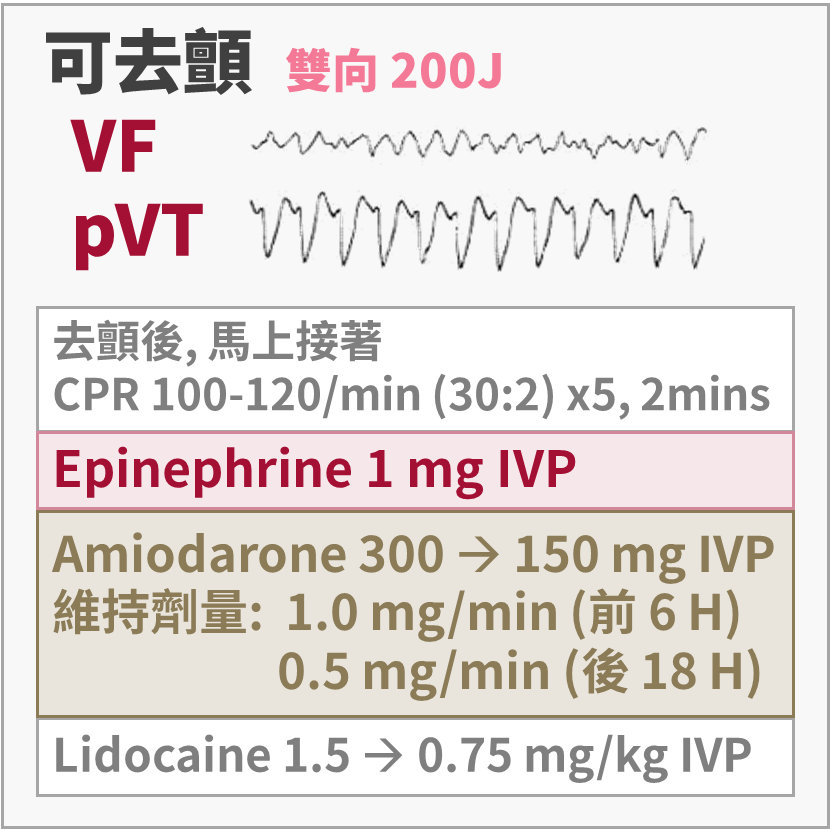
- Epinephrine 1mg 首選
- Amiodarone(300mg → 減半)
- 阻斷鈉鉀鈣通道與 α β 受器,讓心臟冷靜下來
- 救回後維持劑量:
前 6 小時 1 mg/min → 後 18 小時 0.5 mg/min - 副作用:QT 延長
- 24 小時累積劑量上限:2.2g
- 會抑制肝臟酵素 Cytochrome P450
- Lidocaine(1.5mg/kg → 減半)
- 優先等級和 Amiodarone 相同
- 阻斷電壓門控鈉離子通道
- 不可去顫
活人流程的急救藥
- 有脈搏(活人),心跳快

- Adenosine(6mg → 12mg)
- 可阻斷電氣傳導,尤其 AV node
- 半衰期短,要快速推注
- 只能用在規則心律(不規則心律,用了會變 VF)
- 只要規則,穩不穩定都可用
- 禁忌症:氣喘
- 併用 dipyridamole 或 carbamazepine 時,改成 3mg
- 診斷應用:
- 打完後心律變正常,是 AV node 的問題(AV nodal reentry tachycardia,AVNRT)
- 打完後心跳變慢但仍心律不整,像 AF 或 Af,且心跳變慢也比較看得出波形
- Amiodarone
- 150mg 用滴的
- 矯正後再給維持劑量:
前 6 小時 1 mg/min → 後 18 小時 0.5 mg/min
- β blocker
- 限窄 QRS
- 禁忌症:
- 氣喘
- 心跳過緩
- 低血壓
- 心因性休克
- 第二級以上 AV block
- CCB
- 限窄 QRS
- non-DHP 才能降心跳:
- Verapamil(5mg IVP)
- Diltiazem(20mg IVP)
- Adenosine(6mg → 12mg)
- 有脈搏(活人),心跳慢且不穩定:

- Atropine 1mg 最多 3 次
- 抑制迷走神經(CN 10)對心臟的抑制,解開心臟的封印
- 換心後此藥物效,因為新的心臟和迷走神經未相連
- 寬 QRS 無效
- 只給 0.5mg 反而會讓心跳更慢
- 寬 QRS 首選:TCP(經皮心臟節律器)
- 禁忌症:嚴重低體溫
- Epinephrine(2~10 μg/min)(記法:餓依林需要腎上腺素)
- Dopamine(5~20 μg/kg/min)(記法:我愛你會增加多巴胺)
- Atropine 1mg 最多 3 次
藥物比較
- 要看體重:
- Lidocaine(pVT/VF)1.5mg/kg → 0.75mg/kg
- Dopamine(bradycardia)5~20 μg/kg/min
- PEA/Asystole 唯一選擇:
- Epinephrine
- 心律限制:
- Adenosine 限規則心律
- Amiodarone 小心血栓(Af 48 小時以上不行)
- Atropine 限窄 QRS;2°2 和 3° AV block 不用
- β blocker 限窄 QRS
- CCB 限窄 QRS
- Amiodarone 起始劑量
- 300mg(pVT/VF)
- 150mg(tachycardia )
- Epinephrine 劑量
- 1mg(pVT/VF)
- 1mg(PEA/Asystole)
- 2~10 μg/min(bradycardia)
找到 5H5T,並排除
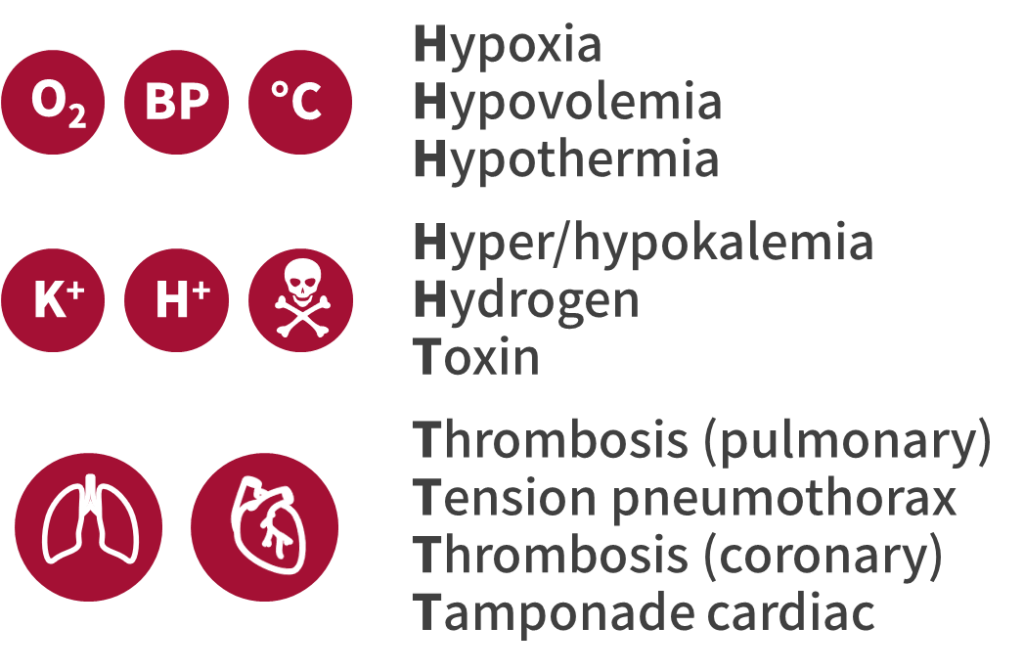
- 很常放在 PEA/Asystole 的死人流程考
- 口試不考單字口訣,是考鑑別診斷
- 從病史和檢查找線索:
- 看生命徵象
- Hypoxia(測 SpO2)
- 心跳慢
- Hypovolemia(測血壓)
- 心跳快,窄 QRS
- Hypothermia(測體溫)
- Hypoxia(測 SpO2)
- 抽血心電圖
- 檢查心臟
- Tamponade cardiac
- 頸靜脈怒張
- Thrombosis coronary
- 盜汗、皮膚濕冷
- Tamponade cardiac
- 檢查肺臟
- Thrombosis pulmonary
- 發紺、咳血、頸靜脈怒張、窄 QRS、DVT 病史
- Tension pneumothorax
- 呼吸音消失、氣管偏移
- Thrombosis pulmonary
- 看生命徵象
心搏過速流程


- 決策關鍵
- 穩定嗎?(找灌流不足的線索。不穩定才考慮整流)
- 規則嗎?(規則就適用 Adenosine)
- QRS 寬窄?(影響整流能量;窄的才能用 βB 或 CCB)
- 竇性心搏過速,重要的是找原因,而非減緩心律
心搏過緩流程

- 定義 < 60 bpm;有症狀通常 < 50 bpm
- 不穩定再治療(低壓、意識差、休克、缺血性胸痛、心衰竭)
- 留意 2T2H(心肌梗塞、毒藥物、缺氧、高鉀)
BLS
- 生存之鏈第六環:復原
- 急救前:先確定現場環境安全
- 壓胸
- 高品質胸部按壓速度:100-120 次/分鐘(壓太快會深度不足)
- 高品質胸部按壓:深度 5-6 公分
- 心臟按摩的心輸出量,為正常時的:25-33%
- 壓胸多久後檢查脈搏:5 個循環(2 分鐘)
- 檢查脈搏時停止壓胸(不然無法判斷真有脈搏)
- 吹氣
- 施救者吹氣氧濃度:17%
- CPR 壓胸吹氣比:30 比 2
- 插管後吹氣速度:每 6 秒一口氣(獨立於壓胸)
- 有脈搏但無呼吸:每 6 秒一口氣,每 2 分鐘檢查脈搏
- 品質
- 專業人員檢查脈搏時間不應該超過:10 秒
- PETCO2 品質不良:< 10 mmHg
- 高品質 CPR 之動脈內舒張壓:≧ 20 mmHg
- 先急救再求救:兒童、溺水、中毒、創傷
- 兒童心跳停止主因:呼吸道阻塞

AED
- 電擊板擺位:右心房 – 心尖
- 第一步:打開電源
- 電擊完下一步:繼續 CPR 5 循環(AED 自動倒數 2 分鐘)
- 病人在你面前心臟停止,最重要的急救:早期電擊去顫(多為 VF)
- 只壓胸無法治療 VF
- 早期電擊指倒地後,多久內電擊去顫:5 分鐘
- VF 後若沒有 CPR 和去顫電擊,每分鐘存活率下降:7-10%
- VF 後若有 CPR 但無去顫電擊,每分鐘存活率下降:3-4%
呼吸道異物
- 呼吸道異物阻塞,且有意識:咳嗽、拍背、哈姆立克
- 呼吸道異物阻塞,且意識喪失:開始 CPR
- 壓胸比壓腹,更能有效排出異物
- 吹氣後胸部不動,下一步:再次打開呼吸道,吹第二口氣

呼吸道
- 鼻導管或 simple mask 給氧濃度:20% + 4% x 流速
- 壓 BVM(袋瓣罩)提供的潮氣容積:500-600 ml
- 插管時暫停壓胸上限:10 秒
- 抽吸時間上限:10 秒
- 氣管內管深度:19-23 cm(對齊門牙)
- 不建議氣管內管給藥
- 大人吹氣速度:10 次/min
- 兒童吹氣速度:20 次/min
- 鼻咽呼吸道
- 長度:鼻孔至耳垂
- 禁忌症:顱底骨折
- 口咽呼吸道
- 清醒病人不適用,因為會引發嘔吐及咳嗽反射
- 長度:嘴角至耳垂
- 確認是否正確插管:食道偵測儀
- 食道內塌陷
- 氣管內膨脹
- 懷疑頸椎受傷,如何打開呼吸道:下顎推擠法(jaw thrust)
急性冠心症
- 嚴重胸痛的鑑別診斷
- 急性心肌梗塞
- 急性心包填塞
- 主動脈剝離
- 急性肺栓塞
- 氣胸
- ACS 最重要的事:再灌注(打通血管)
- PCI(台灣主流治療)
- 血栓溶解劑 tPA
- 約 50% 的人有效
- 包含:
- alteplase
- retaplase
- tenecteplase
- ACS 時不能用 NSAIDs,是因為會造成:
- 體液(鈉)滯留
- 死亡率增加
- 再度阻塞
- 高血壓
- 心衰竭
- 心肌破裂
- 心肌梗塞常造成的心律不整:VF
- 不能給血栓溶解劑:
- 不穩定心絞痛
- NSTEMI
- 一開始給 MONA
- Morphine(注射):2 – 4 mg。留意低血壓
- Oxygen 給氧條件:
- 缺氧(SpO2 90% 以下),或血氧未知
- 喘
- 心衰竭
- NTG(舌下):
- 收縮壓至少大於 90mmHg
- 對預後幫助有限
- 用 NTG 會改善,未必就是 ACS
- 改用注射 NTG 的適應症:
- 舌下片無法緩解胸痛
- 合併肺水腫
- 合併高血壓
- 禁忌症:
- 和 PDE inhibitor(如威而剛)併用
- 右心室梗塞(用藥使 preload 下降,讓血送不出右心)
- 收縮壓 < 90mmHg(用藥會使 afterload 下降,血壓更低)
- Aspirin(口服):162 – 325 mg。可降低死亡率
- 禁忌症:
- 過敏
- 近期消化道出血
- 禁忌症:
- 爭取時間(從到院起算):
- 做完心電圖:10 分鐘內
- 給血栓溶解劑 tPA:30 分鐘內
- 打通血管(PCI):90 分鐘內
- STEMI 的唯一診斷方法:12-lead EKG
- 讓心跳降慢一點,減低耗氧
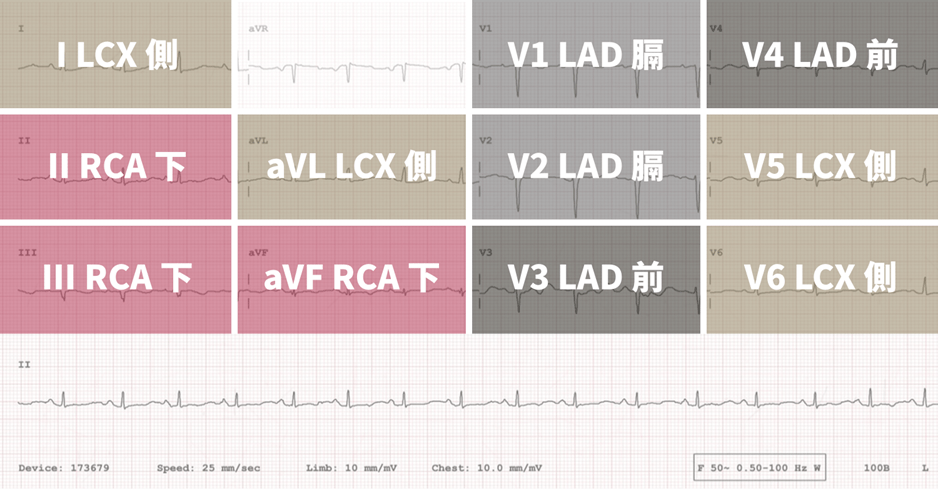
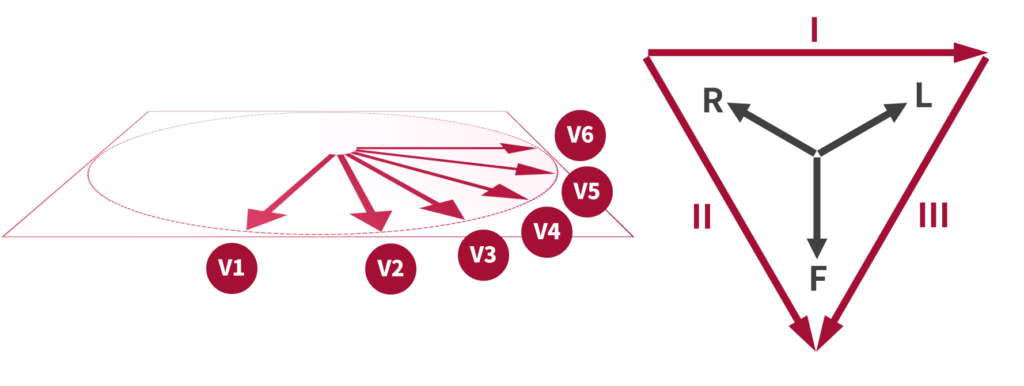
- II / III / aVF 發現梗塞
- 可能是下壁梗塞,也可能是右心梗塞
- 鑑別:加做右側 EKG,此時 V4 有狀況表示右心梗塞
急性腦中風
- CPSS 辛辛那提到院前中風量表
- 表情(F)
- 手臂(A)
- 語言(S)
- 時間(T)
- 缺血性中風,比出血性中風常見
- 鑑別缺血性或出血性中風:不顯影 CT
- 腦中風打血栓溶解劑
- 至少要 18 歲
- 症狀出現小於 3 小時(但可有條件放寬至 4.5 小時)
- 梗塞性中風
- 打完後量血壓頻率
- 最初 2 小時,每 15 分鐘
- 接著 6 小時,每 30 分鐘
- 接著 16 小時,每 60 分鐘
- 血栓溶解劑的禁忌症
- 過去 3 個月內,頭部外傷或中風
- 腦出血病史
- 過去 7 天內,動脈穿刺且無法加壓
- 收縮壓大於 185 mmHg
- 舒張壓大於 110 mmHg
- 現在正在出血
- 有出血傾向
- 血小板 < 10 萬
- 近 48 小時用 heparin 且 PTT 上升
- INR > 1.3
- 血糖小於 50 mg/dL
- CT 顯示多處梗塞
- 用完 rtPA 後,多久不能用抗凝血劑或抗血小板劑:24 小時
- 不能打 rtPA,且確定沒有出血時,可以用:aspirin
- 機械取栓術的時限:症狀出現 24 小時內
- 爭取時間(從到院起算):
- 評估並開立 CT:10 分鐘內
- 完整神經學評估,與做完 CT:25 分鐘內
- 看完 CT:45 分鐘內
- 開始打 rtPA:45-60 分鐘
- 維持血氧 94% 以上
- 中風照護的 8Ds:
- Detection:快速辨識症狀
- Dispatch:911 派遣
- Delivery:運送
- Door:送至有處理能力中心
- Data:快速檢傷評估與處置
- Decision:決定治療
- Drug:血栓溶解劑、機械取栓
- Disposition:送加護病房
心臟停止後照護
- 初步穩定階段
- 及早插管
- 呼吸 10 次/min(避免過度換氣)
- 血氧 SpO2 90-98%
- 動脈氧 PaO2 60-105 mmHg
- 動脈二氧化碳 PaCO2 35-45 mmHg
- 監測連續波形二氧化碳濃度
- 平均動脈壓 MAP (不是
舒張壓)≥ 65 mmHg - 保持血糖 70-180 mg/dL
- SBP < 90mmHg 時的處理
- N/S 1-2 L
- Epinephrine(2~10 μg/min)
- Dopamine(5~20 μg/kg/min)
- Norepinephrine(0.1~0.5 μg/kg/min)
- 目標體溫管理(TTM)
- 唯一適應症:昏迷(無法遵從指令)
- 可以保護腦部,改善神經癒後
- 32-37.5 °C
- 維持 36 小時
- 監測核心體溫(食道、直腸、膀胱)
腋下
- 緊急心臟介入治療(PCI)
- STEMI
- 不穩定心因性休克
- 需要機械式循環輔助
- 正在 TTM 也可以做

ACLS 系統性評估
評估 BLS → ABCDE → SAMPLE(叫叫 CABD 是民眾版)
確認現場安全之後:
BLS 評估
- 叫病人
- 叫救援與取得 AED
- 檢查呼吸、脈搏:10 秒完成
- 接去顫器
初級評估 ABCDE
- 氣道(Airway):確保暢通,考慮進階呼吸道
- 呼吸(Breathing):給氧,自主呼吸,或每 6 秒一口氣
- 循環(Circulation):心電圖、靜脈留置針、藥物、評估灌流(血壓、心跳)
- 失能(Disability):神經學評估 AVPU
- 清醒(Alert)
- 聲音反應(Voice)
- 對疼痛反應(Painful)
- 無反應(Unresponsive)
- 暴露(Exposure):除去衣物,評估外傷、出血、燙傷、醫療手環
次級評估 SAMPLE
- 症狀徵候(Sings & symptoms)
- 過敏(Allergies)
- 藥物(Medications)
- 病史(Past medical history)
- 前一餐(Last oral intake)
- 相關事件(Events)
常考數字整理







